Die Sache mit dem Cholesterin
- Thilo Pascher
- 25. Feb. 2022
- 13 Min. Lesezeit
Aktualisiert: 25. Feb. 2025
Was ist eigentlich Cholesterin? Cholesterin oder genauer Cholesterol, ist ein fettartiger Naturstoff, der in allen tierischen Zellen vorkommt, aber auch in pflanzlichen Zellen. Jedoch ist der Cholesterinanteil in Pflanzen um ein Vielfaches niedriger als der von tierischen.
Der Körper produziert in der Leber Cholesterin. Es kommt vor im Gallensaft, im Blut, in den Geweben, und besonders viel davon im Nervengewebe.
95% des gesamten Cholesterins befindet sich in der Zelle bzw. in deren Membranen.
Der Körper ist in der Lage, abhängig vom Bedarf, das notwendige Cholesterin selbst herzustellen. Wird über die Nahrung entsprechend Cholesterin zugeführt, reduziert der Körper seine eigene Produktion. Ist die Zufuhr über die Ernährung gering, so erhöht der Körper die Produktion.
Ein Problem mit Cholesterin gibt es nur dann, wenn die Produktion im Verhältnis zum Abbau gestört ist.
Aufgaben von Cholesterin:
Cholesterin ist lebenswichtig. Es ist die Bausubstanz und essenzieller Bestandteil für den Aufbau und die Stabilisierung der Zellmembranen aller Körperzellen.
Es hat die Aufgabe, zusammen mit Proteinen, Botenstoffe in die Zelle und aus der Zelle zu befördern.
Es dient als Bausubstanz für die Produktion von Sexual- und Steroidhormonen sowie Gallensäuren.
Die Vitamin D - Synthese ist cholesterinabhängig.
Cholesterin ist wasserunlöslich und wird für den Transport im Blut an Lipoproteine gebunden. Sie dienen dem Transport der wasserunlöslichen Fette im Blut, indem sie diese Fette mit Hilfe dieser Lipoproteine umschließen. Man kann sich das vorstellen wie ein U-Boot. Die U-Boote sind Lipoproteine von unterschiedlicher Größe, die durch das Blut schwimmen und durch die der Transport ermöglicht wird.
Lipoproteine unterscheiden sich durch ihre unterschiedliche Dichte, wie z.B. dem Lipoprotein alpha, dem LDL (Low Density Liporotein) mit hohem Fettanteil, dem HDL (High Density Lipoprotein) mit geringem Fettanteil, dem VLDL (Very Low Density Lipoprotein), dem IDL (Intermediate Density Lipoprotein).
Der Transport von Cholesterin und Fetten erfolgt von der Leber zu den Geweben über LDL, VLDL, IDL und zurück zur Leber über das HDL.
Je höher also das LDL im Blut ist, desto mehr „Fette“ schickt die Leber in die Peripherie.
Das (Gesamt-) LDL setzt sich zusammen aus verschiedenen Unterfraktionen. Diese haben unterschiedlich Größe und Dichte.
Es sind die kleinen und dichten LDL Unterfraktionen, besonders das VLDL, die ein größeres Risiko für eine koronare Herzerkrankung darstellen als die großen. Selbst bei normalem Wert des Gesamt- LDL, besteht die Möglichkeit, dass vermehrt kleine, dichte LDL Unterfraktionen vorhanden sind.
LDL wird bevorzugt von freien Radikalen angegriffen, oxidiert und damit entsteht oxidiertes LDL (LDL-Ox). LDL-Cholesterol wird erst in seiner oxidierten Form in die Gefäßwand eingelagert. Für die Ausbildung von Ablagerungen an der Gefäßwand wird das als ein Initialprozess angesehen.
Das LDL-Ox wird durch Immunzellen, Schaumzellen, aufgenommen. Dieser Prozess produziert jedoch auch Entzündungsbotenstoffe (Zytokine). Die Schaumzellen nehmen so viel LDL-Ox auf bis sie zugrunde gehen. Dabei geben sie aber wieder LDL-Ox ab, was wiederum lokal die Entstehung freier Radikale und somit Entzündung weiter fördert. Das spielt sich u.a. an der Gefäßwand ab und somit ist dem Entstehen einer Artherosklerose Tür und Tor geöffnet.
Besteht bereits ein erhöhter LDL- Spiegel ist es wichtig, dass ausreichend Antioxidantien zur Verfügung stehen, damit der, durch freie Radikale verursachte Stress, eingedämmt wird.
Das HDL bringt Cholesterin aus den Geweben wieder zurück zur Leber. Es hat aber auch die Fähigkeit überschüssiges Fett aus dem Blut aufzunehmen und zur Leber zu transportieren.
HDL kann sich außerdem an LDL -Partikel koppeln und einen Teil, des in diesen LDL Partikeln transportierten Cholesterins, zu übernehmen.
Deshalb wird das HDL zum „guten“ Cholesterin gezählt und ein hohes HDL ist anzustreben.
Wichtig! Es ist nicht das Cholesterin was schädlich ist, sondern die Art und Menge der Transporter.
Bei einem zu hohen Cholesterinspiegel ist das Verhältnis von HDL zu LDL relevant. Das Ziel ist es ein hohes HDL und ein niedriges LDL zu haben. Dieser Quotient, LDL : HDL, sollte unter 4 liegen.
Was bedeutet ein zu hoher Cholesterinspiegel?
Hier sollte zuerst die Frage gestellt werden: Warum produziert der Körper vermehrt Cholesterin? Ein zu hoher Cholesterinspiegel ist immer die Folge einer Ursache, s.u..
Er kann genetisch bedingt sein. Auf Grund seiner Aufgaben, kann ein erhöhter Cholesterinspiegel aber ein Hinweis sein auf eine vermehrte und schon länger bestehende Stressreaktion des Körpers und die damit verbundene Erhöhung der Stresshormone – Cholesterin steigt an, da es benötigt wird für den Aufbau von Stresshormonen.
Über die hormonelle Schiene kann auch eine Schilddrüsenunterfunktion einen zu hohen Cholesterinspiegel begünstigen.
Es kann ein Hinweis auf eine Fehlernährung sein. Eine erhöhte Zufuhr ungesunder Fette, eine übermäßig, auf Kohlenhydrate basierte Ernährung (Kohlenhydratmast) kann zur Insulinresistenz, Fettstoffwechselstörung, Übergewicht führen, bis hin zur NAFL (Nicht Alkoholbedingte Fettleber) und Diabetes, s.u..
Da Cholesterin die Zellmembranen stabilisiert und schützt, kann eine Erhöhung aber auch ein Hinweis sein, auf eine erhöhte, toxische Belastung des Organismus oder eine pathologisch gesteigerte Stickstoffmonooxid (NO)-Produktion.
Chronische Stressoren physischer Art wie Umwelttoxine, virale und bakterielle Belastungen, akute und chronische Entzündungen (wie z.B. Paradontose, vermehrtes viszerales Bauchfett, entzündete Darmschleimhaut), Vitaminmängel (bes. B12, B6, Folsäure), Medikamente und psychische Belastungen, wie z.B. PTBS, erhöhen die Stickstoffmonooxid (NO)-Produktion.
Auch eine instabile Halswirbelsäule ist ein massiver Trigger für die Steigerung der NO- Produktion des Körpers.
Die innerste Schicht der Arterie besteht aus Endothelzellen. Diese stehen direkt mit dem Blut in Verbindung. Da Blut mit einem bestimmten Druck durch die Arterien strömt, registriert die innerste Schicht diese Strömungsreize.
In dieser inneren Schicht wird, abhängig vom Strömungsreiz und Druck, in den Endothelzellen mittels der endothelialen Stickstoffmonoxid-Synthase (eNOS), aus der Aminosäure L-Arginin das Gas Stickstoffmonooxid – (NO) gebildet.
NO besitzt gefäßerweiternde Eigenschaften, beeinflusst damit den Durchmesser der Arterie und trägt zur Regulation des Blutdrucks bei. Werden die Arterien erweitert, kann das Blut mit geringerem Druck fließen.
NO schützt aber auch die Gefäße in der Weise, dass es verhindert, dass Blutblättchen (Thrombozyten) oder Zellen des Immunsystems sich an der Wand der Arterie absetzen oder anheften. Es kann die Freisetzung von aggressiven Sauerstoffradikalen einschränken, was sich auch auf die Oxidation des LDL zu LDL-Ox auswirkt. NO ist also ein wichtiges Element für die Gesunderhaltung der Arterien.
Kommt es jedoch zu dem Phänomen der sogenannten "eNOS-Entkopplung" entsteht Superoxid. Es gehört zur Gruppe der reaktiven Sauerstoffspezies.
Superoxid kann sich sehr leicht mit NO verbinden. Dabei entsteht Peroxinitrit. Peroxinitrit ist eines der am meist, aggressivsten freien Radikale, die auf die Körperzellen einwirken und ist in der Lage Zellstrukturen anzugreifen und irreversibel zu zerstören.
Entsteht Peroxinitrit, verstärkt sich aber auch der Mechanismus der eNOS Entkopplung. Der oxidative Stress steigt an, ein Teufelskreis entsteht.
Die Entzündungsbereitschaft steigt an und durch die weitere Erhöhung von NO, kann der, von Dr. Martin Pall bezeichnete Mechanismus des Stickoxid-Peroxinitrit-Zyklus oder auch NO/ONOO Zyklus, entstehen.
Durch diesen oxidativen Stress kommt es im Endothel zur Entzündungsreaktion, zu Blutdruckerhöhung, Herz-Kreislauf -Erkrankungen und Artherosklerose.
So wird aus dem Enzym eNOS was Gefäße schützt, eines was Gefäße schädigt.
Cholesterin senken über das Essen?
Das über die Nahrung aufgenommene Cholesterin beträgt in etwa nur ¼ des Gesamtcholesterinspiegels. Die restlichen ¾ produziert der Körper selbst.
Deshalb hat der Verzicht auf cholesterinhaltige Nahrungsmittel auch nur einen geringen Effekt, um die Gesamtcholesterinlast zu senken.
Da der Cholesterinspiegel zum Fettsäurestoffwechsel gehört und dieser über die Leber läuft, ist es wichtiger welche Fette man zu sich nimmt als deren Menge. So erhöhen gesättigte Fettsäuren sowohl den LDL als auch den HDL Spiegel und sind daher eher neutral zu betrachten. Die Transfettsäuren erhöhen das LDL senken aber das HDL, während ungesättigte Fettsäuren das LDL senken und das HDL erhöhen.
Besteht ein ausgewogenes Verhältnis der Fettsäuren Omega 3 zu Omega 6? Wie ist der Omega 9 Status? Wie ist die Fettsäuren- Zusammensetzung überhaupt?
Um diese Fragen zu klären, eignet sich die Bestimmung des HS-Omega 3-Index sowie das Verhältnis Omega 3: Omega 6.
Ein optimales Verhältnis von Omega 3:6 senkt die Entzündungsbereitschaft des Körpers. Weniger Entzündung bedeutet auch weniger NO-Stress, auch die Immunlage wird gestärkt.
Der Kohlenhydratstoffwechsel hat einen großen Einfluss auf die Fettproduktion in der Leber.
Ein Übermaß an Kohlenhydraten (Energie) wird in der Leber zu Fett, den Triglyceriden, umgewandelt. So wird die NAFL (nicht alkoholische Fettleber), neben einer erhöhten Fruktoseaufnahme, auch durch eine Kohlenhydratmast getriggert.
Mit dem Ansteigen der Triglyceride, erhöht sich aber auch das LDL und ganz besonders die Subfraktion VLDL.
Bei einer zu kohlenhydratreichen Ernährung kommt es zur vermehrten Ausschüttung von Insulin, was dann mit der Zeit zum metabolen Syndrom mit einer Insulinresistenz, bis hin zum Diabetes, führen kann.
Eine Insulinresistenz erkennt man in den Blutwerten an zu hohen Triglizeridwerten, einem erhöhten Cholesterin, bei gleichzeitig erniedrigtem HDL-Cholesterin, sowie ein erhöhter (ab 5,6 aufwärts) Langzeitzuckerwert HbA1c. Oft findet sich auch noch ein erhöhter Harnsäurespiegel.
Die Fettsynthese in der Leber und im Fettgewebe wird durch Insulin gesteigert.
Der Fettabbau wird gehemmt. Deshalb ist bei einem hohen Insulinspiegel die Gewichtszunahme auch vorprogrammiert. Bauchfett sammelt sich an. Dieses erhöht aber auch wieder die Entzündungsparameter.
Insulin selbst hat einen proinflammatorischen (entzündungssteigernden) Effekt und steigert die NO Produktion.
Die Ernährung sollte so beschaffen sein, dass die Fettsäuren-Zusammensetzung optimal ist und keine Transfettsäuren in der Nahrung vorkommen.
Nahrungsmittel sollen gemieden werden, die Entzündungen der Darmschleimhaut induzieren können. Z.B. Lektine (Gluten ist ein Lektin) oder auf die der Körper intolerant reagiert.
Die Ausschüttung von Insulin soll so gering wie möglich gehalten werden. Deshalb sind Nahrungsmittel mit niedriger glykämischer Last zu bevorzugen.
Die Menge an schnell verwertbaren Kohlenhydraten (z.B: Nudeln, Weißmehl, Alkohol) soll deutlich reduziert werden. Besser ist es Kohlenhydrate in einer komplexen Form zu konsumieren. Das sind kohlenhydratreiche Nahrungsmittel, die meist auch ein größeres Maß an Ballaststoffen beinhalten.
Ballaststoffe eignen sich zum Senken eines zu hohen Cholesterinspiegels. Es sind besonders die Beta-Glucane, die in den Randschichten des Haferkorns vorhanden sind und Glucomannan, ein Ballaststoff aus der Konjac-Wurzel. Sie sorgen auch für eine schnellere Sättigung und dienen somit der gesunden Gewichtsreduktion. Sowohl Beta-Glucane als auch Glucomannan sind als Nahrungsergänzung verfügbar, s.u..
Ballaststoffe bremsen die Cholesterinaufnahme aus der Nahrung, reduzieren das LDL–Cholesterin und haben kaum Einfluss auf das HDL–Cholesterin.
Eine ballaststoffreiche Ernährung mit viel Gemüse, fördert eine gesunde Darmflora.
Wasserlösliche Ballaststoffe binden im Dünndarm die cholesterinhaltigen Gallensäuren an sich. Damit können sie im Darm nur schwer rückresorbiert werden und werden mit dem Stuhl ausgeschieden. Zur Produktion von neuen Gallensäuren benötigt der Körper aber Cholesterin, welches er dann dem Blut entnimmt. Dadurch kommt es zu einer Verminderung des Cholesterins im Blut.
Im Dickdarm werden durch Bakterien wasserlösliche Ballaststoffe gespalten. Hierbei werden bestimmte Verbindungen freigesetzt, die die Cholesterinsynthese in der Leber hemmen können. Propionsäure ist z.B. so eine Verbindung, die senkenden Einfluss auf das LDL hat.
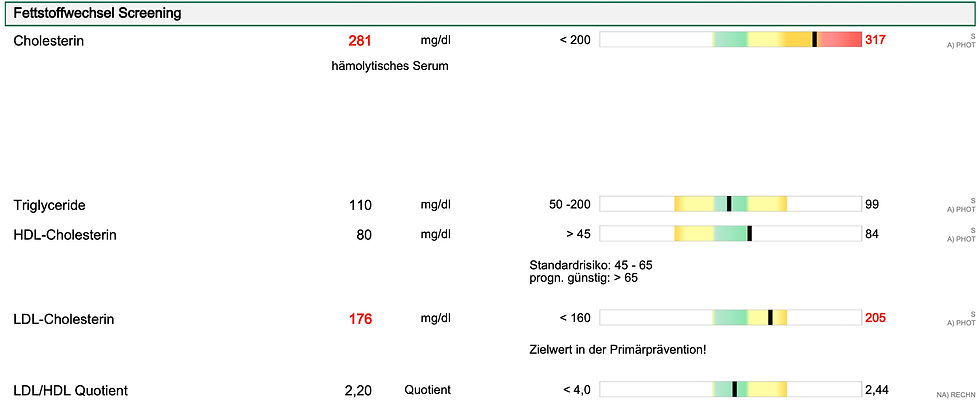
Labordiagnostik
Bei einer Störung des Fettstoffwechsels mit erhöhten Cholesterinwerten sollte neben den klassischen Parametern, Cholesterin, HDL, LDL, Triglizeride, als Basistest um die Ernährung bezüglich der Fette beurteilen zu können, die HS-Omega 3 Index Bestimmung erfolgen. https://www.omegametrix.eu/aktuelles_presse_news_full.php?id=48
Damit erhält man Information wie die Zusammensetzung der Fette, die mit der Ernährung aufgenommen wurden und damit auch die Information, wie die Zellmembranen aufgebaut sind. So kann dann durch eine entsprechende Umstellung der Ernährung, positiven Einfluss genommen werden auf die Zufuhr von Fetten / Fettsäuren und damit auf die Zusammensetzung der Zellmembranen. Auch erhält man dadurch über andere nachgeordnete Funktionen, wie z.B. die der Entzündungsbereitschaft, der Immunlage, der Herzgesundheit oder der Funktion des Nervensystems Information.
Stuhluntersuchung
Bei Verdacht einer Dysbiose des Darms oder bei Verdauungsstörungen, Unverträglichkeiten usw. sollte eine umfassende Untersuchung des Zustands des Darms über eine Stuhluntersuchung erfolgen. Dazu gehört u.a. die Bestimmung des intestinalen Mikrobioms / Mikroflora, Malabsorption, Maldigestion, Zustand der Darmschleimhaut, intestinale Permeabilität, Verdauungsrückstände, Pancreaselastase, Gallensäuren, PH-Wert, Pilzbelastung.
Lipoproteinprofil
Neben den Werten des Fettstoffwechsels, wie Triglizeride, Gesamtcholesterin, LDL und HDL, können, um das Risiko einer koronaren Herzkrankheit abzuschätzen, zusätzlich die Subfraktionen des LDL bestimmt werden. hierzu zählt besonders das
sdLDL (small dens LDL). Dies sind die kleinen und dichten Partikel des LDL. Diese haben eine starke gefäßanhaftende (atherogene) Wirkung. Sie gelten als eigener Risikofaktor für das Entstehen, sowie das Fortschreiten artherosklerotischer Veränderung der Gefäße. Die Bestimmung ist deshalb sehr aussagekräftig.
Cholesterin LDL-Subklassen:

Oxidiertes LDL. Ein zu hoher Anteil an oxidiertem LDL ist ebenfalls ein wichtiger Parameter in der Risiko-Einschätzung bezüglich der Gefäßgesundheit.
ApoB (Apolipoprotein) ist ein Protein, das in diesen Fettpartikeln vorkommt, welche zu einer Artherosklerose beitragen. Je höher, desto mehr dieser Fettpartikel liegen vor. Damit ist es ein direkterer Marker und für die Bestimmung der Dichte dieser Fettpartikel damit der wesentlich bessere Marker als LDL alleine.
ADMA (asymetrisches Dimethylarginin) als ein wichtiger Risikomarker für Herz-Kreislauf -Erkrankungen, Herzinfarkt, Schlaganfall, Artherosklerose.
Erhöhte Werte hemmen die NO Produktion an den Endothelzellen.
Lipoprotein alpha ist eine unabhängiger Marker für Herz-Kreislauf Erkrankungen. Er zeigt das Risiko an Thrombosen und Artherosklerose zu erkranken. Es ist genetisch festgelegt und deshalb genügt auch nur eine einmalig Bestimmung.
Der Homocystein Wert gibt Auskunft über einen eventuellen Mangel an Folsäure, Vitamin B6 und B12 und kann bei einer Erhöhung die Gefäße angreifen. Er ist mit Auslöser für arteriosklerotische Veränderungen, Herzinfarkt oder Schlaganfall.
Die Bestimmung des LP-PLA2 ( Lipoprotein-assoziierte Phospholipase A2). Sie dient dem Nachweis einer Gefäßentzündung.

Lipidperoxidation gibt Auskunft darüber wie hoch der oxidative Stress auf die Zellenmembranen ist und damit indirekt einen Hinweis auf den Status von Antioxidantien im System. Je niedriger diese sind, desto höher ist die Fettoxidation. Dies ist auch ein erheblicher Risikofaktor für Gefäßerkrankungen. Siehe oxidiertes LDL.
Weitere nützliche Laborparameter
Der Langzeitblutzuckertest HbA1C gibt eine Aussage über das Ernährungsverhalten der letzten Wochen.
hs-CRP (hoch sensitives C reaktives Protein) - das ist ein Wert der auf Entzündung im Körper hinweist. Chronische Entzündungen gehören ebenfalls zu den Triggern von Gefäßerkrankungen.
Entzündungsdiagnostik wie sie von vielen Laboren angeboten werden, wie z.B. der
Silent Inflammation-Check
Senken des Cholesterinspiegels
Ziel ist es je nach Risikoeinteilung das LDL zu reduzieren.
Bestehen bereits arteriosklerotische Veränderungen, eine koronare Herzkrankheit, oder gab es schon einen Schlaganfall oder Herzinfarkt, so soll der bestehende LDL Wert mindestens um 50% gesenkt werden und idealerweise unter 55 mg/dl liegen.
Bestehen keine Herz-Kreislauf-Erkrankungen, das kardiovaskuläre Risiko ist aber erhöht, soll das LDL hier unter 70 mg/dl liegen.
Bei einem mittleren Risiko sind 100 mg/dl anzustreben und bei Patienten mit niedrigem Risiko sind es 116 mg/dl.
Wenn man schnell das LDL senken möchte oder erst dann, wenn alle Maßnahmen getroffen wurden die Einfluss auf einen zu hohen Cholesterinspiegel haben, wie Bewegung, Ernährungsumstellung, Zufuhr bestimmter Mikronährstoffe, Stressbewältigung, Elimination entsprechender Entzündungen im Körper (Darm, Kiefer/Zähne), Darmsanierung, Anregung des Leberstoffwechsels, und sich dadurch der Cholesterinspiegel nicht adäquat verringert hat, oder Gefäße bereits mit Ablagerungen behaftet sind, ist eine Therapie mit Cholesterinsenker (Statine) angezeigt.
Statine hemmen ein Enzym (HMG-CoA-Reduktase) das für die Produktion von Cholesterin benötigt wird. Dazu greifen sie jedoch in den mitochondralen Stoffwechsel ein und senken die Energieproduktion im Mitochondrium der Zelle. Fehlt nun Cholesterin, was aber für den Aufbau z.B. der Muskulatur notwendig ist, können Nebenwirkungen entstehen wie Muskelfaserrisse, mangelnde Muskelaktivität,-kraft, Erschöpfung. Als weitere Nebenwirkungen können unter Statingabe auch Blutzuckererhöhungen, Magen-Darm-Beschwerden, erhöhte Leberwerte auftreten und die Produktion von Serotonin negativ beeinflussen, was einen senkenden Effekt auf den Serotoninspiegel zur Folge hat.
Statine hemmen auch die Q10-Synthese im Mitochondrium. Es kann zur Laktazidose (Übersäuerung) und Q10 Mangel führen.
Deshalb sollte unter Statingabe unbedingt Coenzym Q10 substituiert werden, damit die Nebenwirkungen reduziert werden können.
Mikronährstoffe bei einem erhöhten Cholesterinspiegel
Berberin
Ist ein pflanzlicher Wirkstoff der aus Berberitzengewächsen (Berberitze, Mahonia) gewonnen wird. Berberin hat nachweislich günstigen Einfluss auf den Blutzucker, erhöhte Cholesterinwerte, Entzündungen, Arteriosklerose, Nahrungsmittelallergien, alkoholische Fettleberhepatitis und besitzt antimikrobielle Wirkung.
Roter Reis Extrakt:
Im Roten Reis Extrakt befindet sich der Wirkstoff Monakolin K. Dieser ist identisch mit dem Arzneistoff Lovastatin der in manchen Cholesterinsenkern vorkommt. Es können also durch Roten Reis Extrakt auch dieselben Nebenwirkungen entstehen, wie durch einen Cholesterinsenker der Lovastatin enthält. Deshalb ist die Substitution mit Rotem Reis Extrakt mit Vorsicht anzuwenden. Besonders dann, wenn bereits ein Cholesterinsenker genommen wird.
Vitamin B3, Nikotinsäure, Nikotinamid (Niacin):
In Europa werden Nikotinsäure oder Nikotinamid auch unter dem Begriff Niacin geführt. Vitamin B3 ist in der Lage das LDL zu reduzieren und das HDL anzuheben. Allerdings erst ab einer Dosierung von 500mg. Ab 30mg kommt es zu einer Gefäßerweiterung und kann zu einer Flush-Symtomatik führen. Das sind Hautrötungen an den Armen, Beinen und im Gesicht. Diese können sich aber auch auf alle Körperregionen auswirken. Juckreiz, brennen auf der Haut, Speichelfluss, Übelkeit kann ebenfalls auftreten. Diese Symptome sind unangenehm, aber in der Regel ungefährlich und klingen nach einiger Zeit (ca. 30-75 Min. nach Auftreten der ersten Symptome) wieder ab. Es ist möglich, dass sich bei einer regelmäßigen Einnahme, die Flush-Symptomatik verringert.
Vermieden wird das, wenn ein sogenanntes Non-Flush Niacin eingenommen wird.
Eine Überdosierung von mehreren Gramm tägl. kann zu Durchfall, Erbrechen, bis hin zu einer Schädigung der Leber führen. Dies besonders bei der Einnahme von Non-flush Niacin, das im Körper verzögert abgegeben wird. Hier wurde bereits bei einer Tagesdosierung von 1000-2000 mg eine lebertoxische Wirkung beobachtet.
Die Einnahme von Niacin zur Lipidsenkung sollte nicht als alleinige Therapiemaßnahme zur Senkung des Cholesterinspiegels dienen. Die Einnahme sollte mit Bedacht und eher mit einer geringeren Dosierung (500 bis max 1000mg) erfolgen und mit anderen lipidsenkenden Maßnahmen flankiert werden.
Da der Fettstoffwechsel über die Leber läuft sind Pflanzen die Bitterstoffe enthalten förderlich für den Gallefluß und damit für die Leberaktivität. Dazu zählen u.a.
Artischocke und Löwenzahn
regen in der Leber den Gallenfluss an, können damit einen senkenden Effekt auf die Blutfette haben und hemmend auf die Neubildung von Cholesterin wirken.
Die eingenommene Menge an Artischocke sollte bei 400-600mg liegen. Dies erreicht man mit einem Artischockenextrakt.
Kontraindikation ist gegeben bei Patienten mit Gallensteinen.
Mariendistel
Unterstützt die Leber in beiden Entgiftungsphasen und hat schützende, regenerierende Eigenschaften auf die Leber
Brokkoli
unterstützt ebenfalls die beiden Entgiftungsphasen der Leber.
Beta Glucan:
Gallensäuren werden im Darm an Beta-Glucan gebunden. Damit können diese ausgeschieden und nicht mehr rückresorbiert werden. Die Produktion von Gallensäuren erfolgt über Cholesterin. Steht durch die Ausscheidung weniger Cholesterin zur Verfügung für die Produktion, nimmt sich der Körper das Cholesterin aus dem Blut. Der Spiegel sinkt.
Die Tagesdosis sollte mindestens bei 3000 mg liegen. Die regelmäßige Einnahme ist entscheidend. Die Tagesdosis erreicht man über ca. 80-100 gr Haferflocken oder 40-50gr Haferkleie.
Glucomannan
Durch die Eigenschaft, dass Glucomannan im Magen-Darm-Trakt aufquillt, verlangsamt es die Magenentleerung. Das Sättigungsgefühl bleibt länger bestehen und die Nährstoffverwertung verbessert sich. Auch der Insulinspiegel steigt weniger stark an.
Im Dünndarm hat es hemmenden Einfluss auf die Cholesterinaufnahme aus der Nahrung.
Im Dickdarm ist es „Futter“ für bestimmte Darmbakterien, die kurzkettige Fettsäuren produzieren.
Die Tagesdosis sollte bei 2000-4000mg / Tag betragen. Sinnvoll ist es Glucomannan zum Essen zu nehmen und die Tagesdosis über den Tag verteilt nehmen.
Bei der Einnahme von Glucomannan ist zu berücksichtigen, dass ein zeitlicher Einnahmeabstand zu Medikamenten von ca. 2h einzuhalten ist.
Ebenso sollen Diabetiker die gegen ihren Diabetes Medikamente wie z.B. Metformin einnehmen, ihren Blutzucker häufiger kontrollieren, da Glucomannan senkenden Effekt auf den Blutzuckerspiegel hat.
Resveratol:
Gehört zu den sekundären Pflanzenstoffen, hat starke antioxidative Eigenschaften und wirkt somit als Radikalenfänger.
Es kommt vor in den Kernen, Stielen, den Reben und den Wurzeln des Traubenstocks. Den höchsten Anteil an Resveratol hat jedoch der japanische Knöterich.
Es besitzt die Fähigkeit die Lipidoxidation des LDL, LDL-Ox, zu verhindern.
10-20mg sind als Tagesdosis angezeigt.
OPC – oligomere Proanthocyanidine
Gehört wie Resveratol auch zu den sekundären Pflanzenstoffen. Auch OPC ist ein hochpotentes Antioxidans und hat entzündungshemmende Wirkung.
Die Tagesdosis beträgt zwischen 100-200mg.
Die Studienlage für Resveratol und OPC ist, in Bezug auf einen Cholesterin senkenden Effekt, nicht aussagekräftig genug. Was aber beide gemein haben, ist die starke antioxidative und entzündungshemmende Wirkung und somit wirken sie über diesen Mechanismus schützend auf das Gefäßsystem.
Beide können die Blutgerinnung beeinflussen. Deshalb Vorsicht bei gleichzeitiger Einnahme von blutverdünnenden Medikamenten.
Vitamin D
Hat einen positiven Einfluss auf die Herzgesundheit. Vitamin D Spiegel und Cholesterinspiegel korrelieren. So haben Menschen mit niedrigem Vit.D Spiegel auch häufig einen zu hohen Cholesterinspiegel. Ist der Vit.D Spiegel hoch, zeigt sich im Allgemeinen, ein normaler Cholesterinspiegel im Blut.
Zwischen 2000-4000 i.E. verbraucht der Körper täglich. Deshalb kann auch ohne Bedenken diese Menge, in den Herbst und Wintermonaten, täglich substituiert werden. Besteht bereits ein Mangel, was besonders gegen Ende des Winters der Fall ist da in unseren Breitengraden von September/Oktober an keine Vitamin Synthese in der Haut durch Sonnenlicht mehr stattfindet, kann die tägliche Substitution 3000-5000 i.E. betragen.
Bestehen Nierenerkrankungen, ist der Calciumspiegel zu hoch, besteht eine Sarkoidose, werden Medikamente eingenommen die entwässernd wirken und zur Gruppe der Thiazide gehören, muss die Vitamin D Gabe sorgsam und unbedingt unter regelmäßiger Kontrolle des Calciumspiegels erfolgen!
Vitamine die antioxidativ wirken haben keinen direkten Effekt auf die Senkung des Cholesterins. Sie besitzen aber durch die antioxidative Wirkung einen schützenden Effekt auf die Gefäßwände. Dazu zählen die Vitamin C, E, das Coenzym Q10 sowie die Mineralstoffe und Spurenelemente Zink und Selen.
Besteht ein nitrosativer Stress der u.a. über die Laborparameter Nitrotyrosin, Laktat-Pyruvat im Blut und Methylmalonsäure und Citrullin im Urin bestimmt werden kann, ist die Substitution von Vitamin B12 unerlässlich.
Um seinen Status an Mikronährstoffen zu bestimmen sowie die antioxidative Kapazität,
Empfiehlt es sich eine entsprechende Blutuntersuchung zu machen.
Z.B.
Ernährung: Gesättigte Fette nicht verteufeln
Saturated Fats and Health: A Reassessment and Proposal for Food-Based Recommendations: JACC State-of-the-Art Review
(Gesättigte Fette und Gesundheit: Eine Neubewertung und ein Vorschlag für lebensmittelbasierte Empfehlungen: JACC State-of-the-Art Review)
Dieser Artikel kann einen Arztbesuch nicht ersetzen!
Er enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder -behandlung verwendet werden.




Kommentare